睡眠薬が効かないのはなぜ?増量する以外の方法は?

薬は、同じ症状で同じ量を服用していても、まったく同じ効果が現れるとは限りません。この効果の差には個人の体質が大きく関係しています。
また同じような症状でも、原因が違えば薬も変わります。病気によっては、薬だけでなく食事改善や運動、ストレスを減らすなどの努力が必要なものもあります。
睡眠薬も同じです。睡眠薬の効果を感じない場合、処方量が必要量よりも少ない場合があります。しかし、生活の問題や、医師との間で症状の認識共有に問題がある場合も多々あります。
睡眠薬が効かない原因
睡眠薬が効かない原因は主に3つあります。
- 睡眠薬服用後の行動に問題がある
- 睡眠薬と症状が合っていない
- 睡眠薬への耐性が形成されている
可能性が最も低いのは③の「耐性の形成」です。「睡眠薬が効かない」と考える前に、他の可能性はないか考えてみましょう。
1.睡眠薬の効果を打ち消す行動をとっている

「睡眠薬が効かない」と訴える人は、薬を飲んでいることに安心して、睡眠を阻害する生活を続けていることがほとんどです。
ベンゾジアゼピン系、非ベンゾジアゼピン系睡眠薬は即効性の高い睡眠薬です。しかし、飲んだら意識や行動に関係なく眠りに落ちるかと言うと、そうではありません。
睡眠薬の服用後の次のような行動は、睡眠薬の効果を妨げます。
- 仕事や考え事、推理小説など難しい内容の本を読むなどして頭を使う。
- IT機器、テレビなどの強い光で刺激を受ける。
睡眠薬を服用したら、眠る事だけに意識を集中させるようにしましょう。
ベンゾジアゼピン系、非ベンゾジアゼピン系睡眠薬の服用は「就寝直前」です。薬を服用したらすぐに布団に入り、眠ることに意識を集中させましょう。
②症状と作用時間のミスマッチ
一口に睡眠薬と言っても、効き目や効果の持続時間はそれぞれ異なります。不眠は大きく4つに分類され、どの睡眠薬を処方するかの基準となります。
①寝つきの悪い「入眠困難」
②夜中に何度も目が覚める「中途覚醒」
③朝早くに目が覚めてしまう「早朝覚醒」
④時間的には眠っているが眠った感じがしない「熟眠障害」
通常、睡眠障害の種類は悩んでいる本人の申告によって判断されますが、②の中途覚醒は本人が自覚していない場合もあります。
また、いずれか一つではなく、いくつか組み合わさることもあります。
さらに、概日リズム(体内時計)の乱れが原因の④熟眠障害は、ベンゾジアゼピン系、非ベンゾジアゼピン系睡眠薬で効果を得られにくいという報告もあります。
睡眠薬が効かない、効きにくくなったと感じたら、睡眠の状態を1週間くらい記録し、医師と相談しましょう。
【睡眠記録】
| 〇月〇日 | 〇月〇日 | |
| 服用時間 | 23:30 | 23:00 |
| ベッドに入った時間 | 23:32 | 23:05 |
| 寝付いた時間 | 服用から10分後くらい | 24:00頃 |
| 目が覚めた時間/回数 | 03:00頃から2回 | 特に覚えていない |
| 起床時間 | 06:30 | 06:00 |
| 満足度(不満0~5満足) | 2 | 1 |
3.長期間の継続服用による耐性の形成

人の体は、同じ薬を繰り返し使うことによってその薬に慣れてしまい、だんだん効き目が悪くなってきます。これが「耐性」です。
かつて使用されていたバルビツール系睡眠薬とは違い、現在主流となっているベンゾジアゼピン系睡眠薬は、耐性の形成が起こりにくくなっています。しかし、耐性が形成される可能性はゼロではありません。ただし、これは指示された服用量を守り、正しく服用した場合です。
「効き目を感じない」からと、以下のような行動をとっていると耐性が形成されやすくなります。
(1)自己判断で処方量以上の薬を服用し続ける
(2)アルコールと併用する
どんな薬でも、安全に効果を得るために服用上限が定められています。
(1)のように自己判断で増量すると、知らずに上限を超え、自らを危険にさらす可能性があります。また、(2)のようにアルコールと睡眠薬を併用すると、相互作用で睡眠薬の効き目も増強されます。そしてそれが常態化すると、アルコールと睡眠薬を併用しなければ効き目を感じられなくなります。
薬も車や電化製品などと同様、それ自体がどんなに安全でも、使い方を誤れば危険なものになると認識しましょう。
睡眠薬はどのように作用するのか?

一般的に広く処方されている「ベンゾジアゼピン系、非ベンゾジアゼピン系睡眠薬」は、脳のGABA-A受容体神経伝達物質を増強させ、脳の働きを抑制し、強制的に眠くさせます。このため、即効性はありますが眠りの質はあまり良いものではなく、眠りが浅くなるとされています。
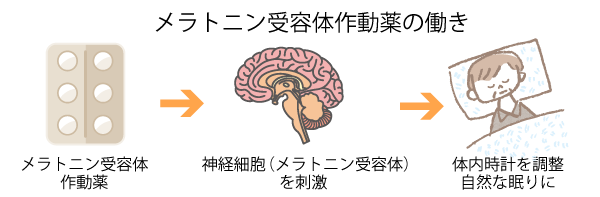
これに対し、「メラトニン受容体作動薬」は、眠りに必要な脳内ホルモン「メラトニン」の受容体に作用します。メラトニンと同じような働きをすることで自然な眠りを導きます。睡眠の質も正常な状態を保ちます。
しかし、概日リズム(体内時計)を調整することで眠りを改善していくため、即効性はありません。服用当日からある程度の効果は得られますが、一か月くらいかけて徐々に改善されていく薬です。
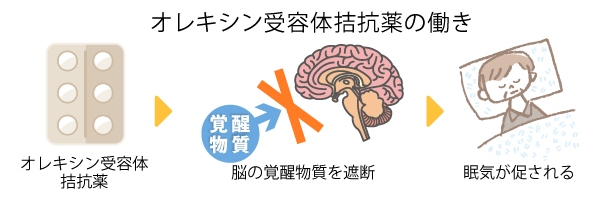
また、メラトニン受容体作動薬と同じく新しいタイプの睡眠薬に、「オレキシン受容体拮抗薬」があります。オレキシン受容体拮抗薬は、脳の神経伝達物質オレキシンが、オレキシン受容体に結合するのを阻害して、覚醒するのを抑制します。つまり、覚醒維持にストップをかけて眠れるようにする薬です。
オレキシン受容体拮抗薬も、即効性にはあまり期待ができません。服用から2週間くらいで睡眠改善効果を示し、服用3か月くらいから安定した効果が得られるようになります。
睡眠薬以外の努力がもっとも大切!!
睡眠薬は眠りをサポートしてくれる薬です。しかし、「飲んだら、眠りを妨げている原因を勝手に解決して治してくれる薬」ではありません。
睡眠薬を服用する上で最も大切なことは、「自然な眠りを取り戻す努力」です。
就寝前に避けるべき行動
睡眠薬が効かないと感じる人の多くは、睡眠薬が効果を発揮できない状況を自ら作っている場合が多く見られます。
就寝1時間前からは、睡眠薬の効果を十分に得るための行動を選択しましょう。
- 食後すぐに就寝しない
- アルコール、カフェイン、タバコなどの刺激物は避ける
- 夜の熱いお湯での入浴、激しい運動は避ける
- ベンゾジアゼピン系、非ベンゾジアゼピン系睡眠薬を服用したら、すぐに布団に入り、眠ることに集中する
- IT機器の使用は就寝1時間前には終わらせ、布団の中に持ち込まない
眠るためにできること

日中の生活も、睡眠を得るためには大切です。特に睡眠薬が効かないという人は、生活リズム、ストレスへの対処法を見直してみましょう。
- 起床時間を定め、休日であっても1時間以上の寝坊はしない
- 午前中はしっかりと太陽の光を認識できる場所で過ごす
- できるだけ食事の時間を定め、しっかりと噛んで食べる
- 体を動かすことを意識し、歩数を増やす
- ストレスコーピングを増やし、精神的な問題の解決に努める
ストレスコーピングについては以下の記事をご覧ください。
病気による合併症や精神的な病気でない場合の不眠の多くは生活習慣の乱れが原因となっています。睡眠薬が効かないと自己判断で増量したくなるものですが、まずは生活リズム、就寝前の習慣などの見直し、改善を行いましょう。